L’allongement de couronne clinique,une alternative à l’avulsion ?
Fadel Bellakhdar – Romain Royer – Adrian Brun
AONews # 19 - Dossier spécial Focus sur le Service hospitalo-universitaire de Soins, d’Enseignement et de Recherche Dentaire de l’Hôpital Henri Mondor

Fadel Bellakhdar, Créteil

Conserver ou extraire est un dilemme auquel nous sommes quotidiennement confrontés dans notre pratique clinique.
Si alvéolyse sévère, atteinte de furcation, mobilité accentuée sont autant de contextes influant négativement le pronostic des dents concernées, il est aujourd’hui reconnu que la thérapeutique parodontale, appuyée par un bon contrôle de plaque et une thérapeutique de soutien régulière, permet de conserver, à moyen et long terme, des dents au parodonte réduit(1).
La perte de substance dentaire, à un niveau infra-gingival ou infra-osseux, reste, quant à elle, problématique. Une réduction volontaire du parodonte, à des fins conservatrices, est-elle toujours d’actualité alors même que le recours à l’implantologie s’inscrit, de plus en plus souvent, comme une évidence ? (Fig. 1)
L’allongement de couronne clinique ou élongation coronaire est une alternative thérapeutique à l’avulsion, qui, malgré la diminution du support parodontal inhérente à la technique, permet la conservation de dents au pronostic réservé(2). Les chirurgies parodontales soustractives, dans la mesure où elles sont résonnées, présentent des taux de succès intéressants(3) alors même que les péri-implantites concerneraient 28 à 56 % des patients et 12 à 43 % des sites implantés(4).
Connaissance des considérations anatomiques et biologiques relatives au système d’attache et maîtrise des solutions restauratrices sont des impératifs nécessaires pour mieux comprendre les possibilités et les limites associées à l’allongement chirurgical de couronne clinique, au bénéfice d’un succès prédictible et d’une réponse adaptée aux attentes de nos patients.
Considérations anatomiques et physiologiques
Si, le parodonte profond permet l’ancrage de l’organe dentaire, dans son réceptacle osseux, le parodonte superficiel, première ligne physique de défense contre les agressions bactériennes, forme un anneau protecteur gingival, en partie attaché à la dent, dont l’organisation préserve, en conditions physiologiques saines, les tissus sous-jacents 5. L’espace biologique correspond au périmètre de ce système d’attache (exclusion faite, par définition, du sulcus), sa profondeur au sondage est en moyenne de 2 mm(6,7).
Indications cliniques
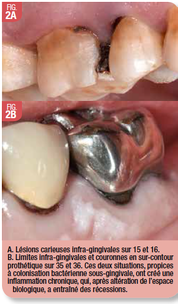
L’allongement de couronne clinique peut être indiqué dans tout contexte où la perte de tissu dur dentaire ou la restauration existante ou envisagée, directe ou indirecte envahit l’espace biologique et compromet le système d’attache : carie ou fracture infra-gingivale, résorption, restauration ancienne iatrogène, … (Fig. 2).
La qualité du traitement endodontique, de la restauration coronaire, du contrôle de plaque et l’absence de maladie parodontale active conditionnent le succès de l’intervention et le pronostic associé à la dent traitée.
Chronologie opératoire
La prise en charge du patient s’envisage selon une chronologie établie (adaptée de Allen(8)) :
- Anamnèse, recueil du motif de consultation
- Examen clinique, radiographique et évaluation parodontale (site d’intérêt et dents adjacentes)
- Décision thérapeutique
- Thérapeutique initiale parodontale (révision des techniques d’hygiène orale - dentaire et inter-dentaire, détartrage et débridement sous-gingival)
- Dépose de la restauration défectueuse, curetage de la carie, préparation dentaire et mise en place d’une solution restauratrice provisoire
- Traitement endodontique (si, étanchéité possible ; sinon, le prévoir après la chirurgie)
- Allongement chirurgical de couronne clinique
- Reprise des limites de préparation et rebasage de la restauration provisoire (idéalement dans la même séance)
- Restauration définitive, après cicatrisation et remodelage tissulaire
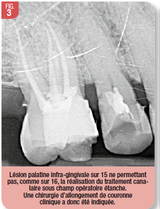
L’examen clinique visuel des tissus durs et mous s’associe à une évaluation parodontale minutieuse du site d’intérêt et des dents qui lui sont adjacentes : indice de plaque (O’Leary), morphotype parodontal (Maynard et Wilson), mobilité (Mühlemann), récession (Miller), inflammation gingivale (Löe et Silness), hauteur de gencive attachée et des papilles interdentaires, données du sondage (profondeur de poche, saignement, niveau d’attache clinique) et distances relatives entre limites de préparation, jonction amélo-cémentaire, niveau gingival et niveau osseux sont mesurés et répertoriés. Longueur et forme des racines, hauteur du tronc radiculaire, proximité de la furcation, ouverture des embrasures, rapport couronne clinique/racine osseuse doivent également être évalués. Une analyse occlusale et un examen radiographique (rétro-alvéolaire ou plus rarement CBCT) viennent compléter l’examen clinique.Le traitement endodontique peut être envisagé, après allongement de couronne clinique, si les parois résiduelles de la dent ne permettent pas, avant chirurgie, la mise en place d’un champ opératoire étanche. La faisabilité du traitement ou de la reprise de traitement endodontique doit dans tous les cas être évaluée en amont (Fig. 3). La décision thérapeutique est alors prise, en accord avec le patient, après informations délivrées sur les alternatives thérapeutiques possibles et recueil de son consentement.
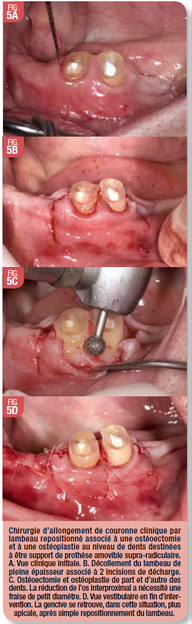
Procédure chirurgicale (Fig. 4 et 5)
L’allongement de couronne clinique peut être réalisé par gingivectomie ou lambeau déplacé apicalement9. Si la gingivectomie peut être envisagée en présence d’une hauteur résiduelle de gencive attachée, après intervention, de 3 mm7, cette configuration reste, néanmoins, peu fréquente et le lambeau déplacé apicalement lui est généralement préféré, par souci d’économie tissulaire. Quelle que soit la hauteur de gencive, si la distance entre le sommet de la crête osseuse et la future limite cervicale de la restauration est inférieure à 3 mm, l’espace biologique est agressé : une ostéoectomie est alors nécessaire, afin d’assurer la pérennité de l’attache épithélio-conjonctive.
Des incisions intra-sulculaires, à biseau interne, suivies d’un décollement en épaisseur totale, permettent l’accès aux surfaces osseuses et la réalisation d’une ostéoectomie, éventuellement complétée d’une ostéoplastie. Dans le cas d’une faible hauteur de gencive, le lambeau doit être d’épaisseur mixte, afin de rendre possible son apicalisation et ainsi préserver le tissu kératinisé présent.

Limites
Les limites et contre-indications à l’allongement de couronne clinique sont nombreuses. Elles ne constituent pas toutes des contre-indications absolues, mais, elles doivent être évaluées, avant décision thérapeutique, selon un ratio bénéfices/risques10.
Rapport couronne clinique/racines et pronostic intrinsèque de la dent
- Un rapport 1 : 1 entre « couronne clinique » et « racine effective osseuse » doit être maintenu, pour un meilleur pronostic de la dent à moyen et long terme (Fig. 6).
- Une dent monoradiculée dont la racine est fine et courte aura un pronostic plus réservé.
- Une dent support de bridge ou de crochet devra être évaluée de manière plus stricte qu’une dent moins sollicitée sur le plan mécanique.
Rapport avec les dents adjacentes
Une chirurgie permettant d’améliorer le pronostic d’une dent ne doit jamais altérer de manière trop significative celui des dents adjacentes - primum non nocere - : la résection osseuse nécessaire au rétablissement de l’espace biologique ne doit pas réduire de manière trop prononcée le support osseux des dents adjacentes.
Hauteur du tronc radiculaire
Dans le cas de dents pluri-radiculées, un tronc radiculaire court peut entraîner, après intervention, une exposition délétère de la furcation (site traité ou dent adjacente). Ce risque doit être évalué et peut contre-indiquer l’intervention.
Esthétique (11,12,13)
En secteur esthétique, il est parfois nécessaire d’étendre la chirurgie aux dents adjacentes, afin d’harmoniser le pourtour gingival.
La considération esthétique peut contre-indiquer l’intervention, si le déficit évalué en amont est trop important.
Difficultés opératoires
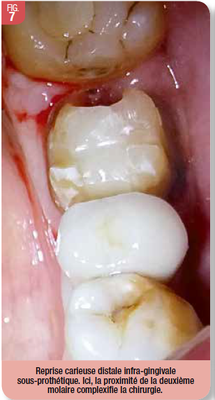
La proximité coronaire et/ou radiculaire des dents adjacentes peut complexifier la mise en œuvre chirurgicale. L’utilisation de mini-instruments (fraises fines, mini-ciseaux à os) ou une préparation de la dent causale peut s’avérer nécessaire (Fig. 7).
Le périoste, peu adhérent et difficilement accessible en vestibulaire des molaires mandibulaires, complique le déplacement apical du lambeau.
Une gingivectomie trop prononcée est à éviter, en lingual des molaires mandibulaires (trajet du nerf lingual).
Le déplacement apical d’un lambeau (surtout, s’il est associé à une incision en épaisseur partielle) est à éviter, en regard du foramen mentonnier.
Discussion
Situation des limites cervicales
La situation des limites cervicales d’une restauration reste, à l’instar de la biocompatibilité et de l’état de surface des matériaux utilisés, un facteur déterminant pour la pérennité de l’attache(18). Les préparations supra-gingivales favorisent le contrôle de plaque et facilitent les procédures opératoires telles la pose de la digue, l’enregistrement des limites de préparation ou encore l’élimination du ciment de scellement. Elles doivent, ainsi, être privilégiées tant que les considérations esthétiques le permettent.
La présence de limites sous-gingivales devrait toujours nécessiter la réalisation d’une chirurgie d’allongement de couronne clinique(19). Les limites juxta-gingivales ne sont, quant à elles, possibles qu’en présence d’un sulcus profond, du fait de la distance de 3 mm à respecter entre la crête osseuse et la limite de la restauration. On définira cette distance comme l’espace chirurgical pré-prothétique, dont le respect est garant de limites prothétiques biologiquement favorables.
Maturation des tissus
Une étude histologique menée par Fugazzotto et Parma-Benfenati rapporte qu’après altération chirurgicale de l’espace biologique, l’apparition avant le 3ème mois d’un réseau fibrillaire à ancrage dento-périosté s’oppose à la progression du processus inflammatoire (14), la lyse osseuse se poursuivant après cette période devenant non significative.
En accord avec ces travaux, Brägger et coll. montrent, qu’après un suivi de 6 mois, les niveaux de gencive attachée sont, dans la plupart des cas, ceux définis par le repositionnement du lambeau après chirurgie. Une récession peut cependant être observée, principalement dans le cas de biotype parodontal fin(15).
A contrario, une migration coronaire de la gencive marginale est, parfois, observée 1 an après intervention(16). Ce phénomène migratoire, dépendant de la position du lambeau par rapport à la crête alvéolaire, témoigne de la tendance du parodonte à reformer une gencive supra-crestale et un espace biologique après cicatrisation17. Plus fréquente, dans le cas de biotype épais, cette migration coronaire de la gencive marginale peut permettre une régénération papillaire, au moins partielle. Cette dernière n’est, pour autant, possible qu’en présence d’une restauration adaptée n’obturant pas les espaces interdentaires, dans un contexte inflammatoire maîtrisé par un contrôle de plaque efficace.
Toutes ces observations soutiennent la nécessité d’une période de cicatrisation et d’observation plus au moins longue, pouvant varier entre 6 mois et 1 an, selon les auteurs, avant restauration définitive de la dent traitée.
Conclusion
Au-delà des indications et des limites, l’approche conservatrice est une volonté. L’allongement chirurgical de couronne clinique est une technique aux résultats prédictibles pouvant se présenter comme une alternative à l’avulsion. Respect de l’espace biologique et efficacité du contrôle de plaque conditionnent son succès à moyen et long termes.
Dans certaines situations spécifiques, d’autres approches plus conservatrices, telles l’extrusion orthodontique ou la remontée de marge en composite, peuvent compléter ou constituer des alternatives thérapeutiques à l’élongation coronaire.
Bibliographie
1. Axelsson P, Nystrom B, Lindhe J. The long-term effect of a plaque control program on tooth mortality, caries and periodontal disease in adults. Results after 30 years of maintenance. J Clin Periodontol. 2004;31(9):749-757.
2. Parashis A, Tripodakis A. Crown lengthening and restorative treatment in mutilated molars. Quintessence Int. 1994;25(3):167-172.
3. Carnevale G, Kaldahl WB. Osseous resective surgery. Periodontol 2000. 2000;22:59-87.
4. Zitzmann NU, Berglundh T. Definition and prevalence of peri-implant diseases. J Clin Periodontol. 2008;35(8 Suppl):286-291.
5. Groeger SE, Meyle J. Epithelial barrier and oral bacterial infection. Periodontol 2000. 2015 ;69(1) : 46-67
6. Gargiulo AW, Grant D. Aging changes in the periodontium. Ill Dent J. 1973;42(12):780-785.
7. Maynard JG, Wilson RD. Physiologic dimensions of the periodontium significant to the restorative dentist. J Periodontol. 1979;50(4):170-174.
8. Allen EP. Surgical crown lengthening for function and esthetics. Dent Clin North Am. 1993;37(2):163-179.
9. Nethravathy R, Vinoth S, Thomas A. Three different surgical techniques of crown lengthening: A comparative study. J Pharm Bioallied Sci. 2013;5(5):14.
10. Bouchard P. Parodontologie & Dentisterie Implantaire. (Sciences LM, ed.).; 2014.
11. Paolantoni G, Marenzi G, Mignogna J, Wang H-L, Blasi A, Sammartino G. Comparison of three different crown-lengthening procedures in the maxillary anterior esthetic regions. Quintessence Int. 2016;47(5)
12. Al-Harbi F, Ahmad I. A guide to minimally invasive crown lengthening and tooth preparation for rehabilitating pink and white aesthetics. BDJ. 2018;224(4):228-234.
13. Nobre CMG, de Barros Pascoal AL, Albuquerque Souza E, et al. A systematic review and meta-analysis on the effects of crown lengthening on adjacent and non-adjacent sites. Clin Oral Investig. 2017;21(1):7-16.
14. Fugazzotto PA, Parma-Benfenati S. Preprosthetic periodontal considerations. Crown length and biologic width. Quintessence Int Dent Dig. 1984;15(12):1247-1256.
15. Brägger U, Lauchenauer D, Lang NP. Surgical lengthening of the clinical crown. J Clin Periodontol. 1992;19(1):58-63.
16. Pontoriero R, Carnevale G. Surgical crown lengthening: a 12-month clinical wound healing study. J Periodontol. 2001;72(7):841-848.
17. Deas DE, Moritz AJ, McDonnell HT, Powell CA, Mealey BL. Osseous surgery for crown lengthening: a 6-month clinical study. J Periodontol. 2004;75(9):1288-1294.
18. Schätzle M, Land NP, Anerud A, Boysen H, Bürgin W, Löe H. The influence of margins of restorations of the periodontal tissues over 26 years. J Clin Periodontol. 2001;28(1):57-64.
19. Jansson L, Ehnevid H, Lindskog S, Blomlöf L. Proximal restorations and periodontal status. J Clin Periodontol. 1994;21(9):577-582.
20. Sun YC, Li Y, Tong J, Gao P. An interdisciplinary approach to treat crown-root-fractured tooth. Niger Med J. 2013;54(4):274-277