Gestion d’un échec implantaire esthétique complexe avec reconstruction verticale
Dossier Spécial 25 ans - AOnews # 30 - Novembre 2019

Introduction
Le traitement implantaire du secteur antérieur nécessite le développement de profils d’émergence esthétiques et stables dans le temps. Une augmentation des tissus
durs et mous est souvent nécessaire pour permettre un positionnement idéal de l’implant dans les trois sens de l’espace et une parfaite stabilité. de l’architecture des tissus mous
péri-implantaire dans le temps.
La longévité accordée aux implants ostéointégrés impose également d’intégrer la pose d’implants dans le cadre d’un plan de traitement global qui doit prendre en compte, en particulier, l’état des dents collatérales au site implantaire.
Le non-respect de ces règles conduit à des situations d’échecs esthétiques avec des préjudices qui peuvent justifier la dépose des implants préalablement placés et une reconstruction complexe à réaliser.
C’est le cas de notre patiente Mme Evelyne T., 56 ans qui s’est présentée à notre consultation pour une doléance esthétique du secteur antérieur. Une reconstruction implanto-portée a été réalisée quelques années auparavant pour remplacer la 11. La 21 présente une mobilité importante qui inquiète la patiente. La réponse à cette situation passe par l’extraction de la dent mobile et la dépose de l’implant très mal positionné. Une restauration des volumes osseux et muqueux sera secondairement indispensable avant de pouvoir réaliser des prothèses esthétiques. Plusieurs interventions chirurgicales seront dès lors nécessaires pour restaurer un support ostéomuqueux favorable à l’intégration esthétique d’une restauration sur deux implants.

Discussion
Deux éléments essentiels sont à retenir dans la gestion de ce cas clinique :
1. Le choix d’une technique de reconstruction osseuse qui permet à la fois un gain horizontale et surtout vertical conséquent.
2. Une bonne gestion des tissus mous avant la greffe osseuse.
L’apport de tissus mous au moment de l’extraction et surtout la greffe épithélio-conjonctive réalisée lors de la seconde étape, nous semble avoir été décisif dans le succès de la cicatrisation de l’augmentation osseuse.
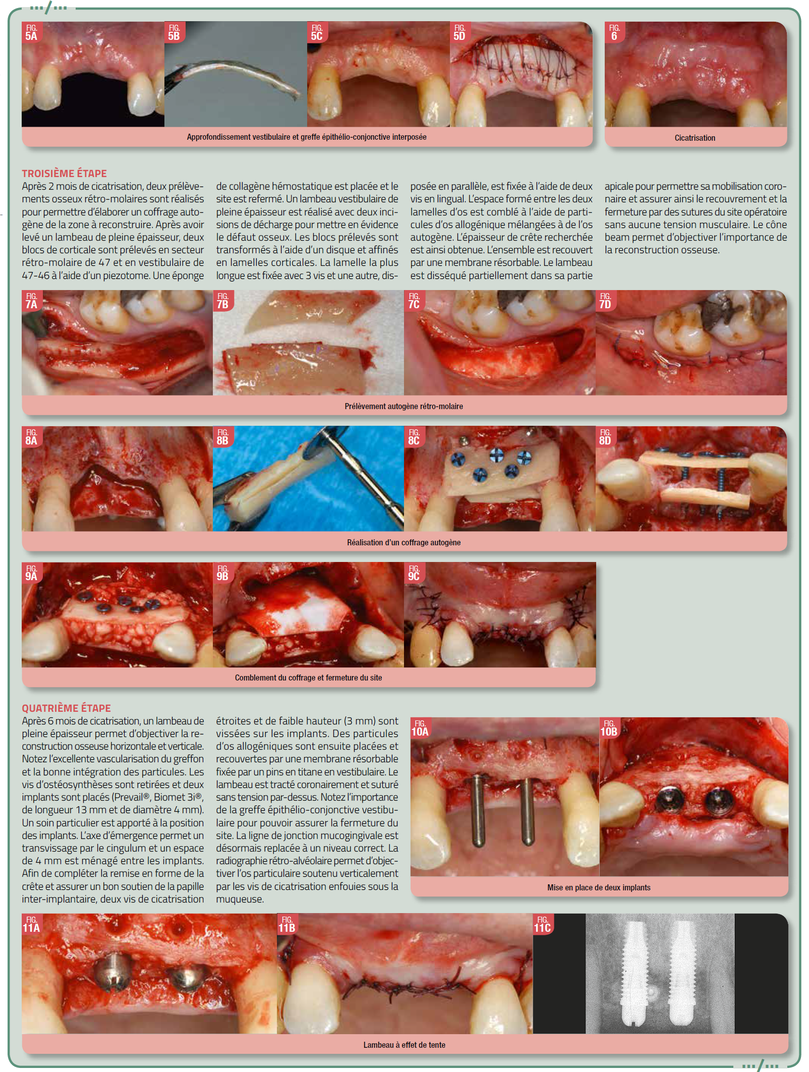
Les augmentations osseuses importantes en volume et en particulier verticale sont considérées comme les plus délicates avec un risque important d’échec. La tension musculaire cicatricielle, souvent à l’origine des expositions est proportionnelle à l’importance du recouvrement. Une bonne gestion des tissus mous préalable a permis de minimiser la traction musculaire et d’anticiper le déplacement chirurgical coronaire de la ligne de jonction muco-gingivale réalisée deux fois (étape 3 et 4). Au final, elle nous permet d’obtenir une gencive attachée vestibulaire épaisse et haute indispensable pour stabiliser les tissus et l’architecture gingivale dans le temps.
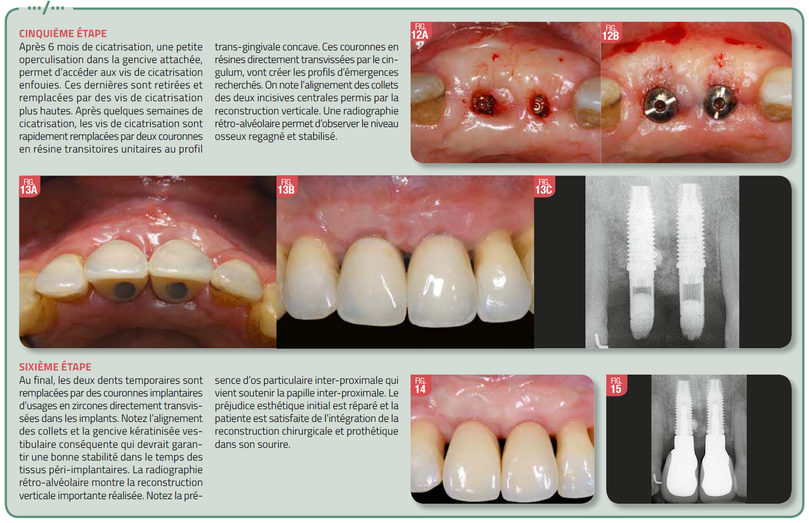
Concernant la prothèse, la mise en place de dents temporaires va permettre de créer des profils d’émergence esthétique, et de tester la fonction. Elles sont remplacées une fois les tissus mous bien cicatrisés et stables par des prothèses en zircone unitaires avec un profil trans-gingival concave pour préserver au mieux la vascularisation tissulaire.
Elles sont directement directement transvissées afin d’éviter le joint pilier/couronne et la présence de ciment de scellement parfois à l’origine d’infiltrat bactérien et de péri-implantite.
Cela nous a semblé important chez cette patiente atteinte d’une parodontite.
Conclusion
Quand un plan de traitement fait appel à des implants pour rétablir une situation antérieure inesthétique il ne saurait s’abstraire des normes admises. Dès lors il est capital d’évaluer très précisément la situation tissulaire pour que les implants puissent être placés dans la position optimale. De plus il est indispensable que les particularismes de la prothèse implantaire antérieure soient pris en compte: axe implantaire différent de l’axe dentaire et morphologie prothétique sous gingivale adaptée au renforcement muqueux recherché. Un résultat esthétique de qualité ne peut être envisagé que si la chronologie et l’enchaînement des interventions chirurgicales permettent de restaurer des volumes tissulaires respectueux des impératifs prothétiques et normes dentaires et faciales universelles. Pour un tel objectif le cas notre patiente a nécessité 5 interventions chirurgicales distinctes, souvent invasives, pendant une période longue, de la dépose de l’implant et extraction dentaire, jusqu’à la mise en place de la prothèse définitive. Il est donc important d’être conscient des risques esthétiques dans la gestion du secteur antérieur afin d’éviter d’avoir à gérer des situations d’échecs souvent complexes, longues et difficiles à reprendre dans un contexte psychologique et financier le plus souvent délicat.
Références Bibliographiques
- Zuhr O, Hurzeler M. Chirurgie plastique et esthétique en parodontie et implantologie, Quintessence Pub, 2012
- Khoury F. Greffe osseuse en implantologie, Quintessence International, 2011 : 519 p
- Khoury F, Antoun H, Missika P. Bone augmentation in oral implantology, Quintessence International, 2007
- Garber D, Belser U. Restoration-driven implant placement with restoration -generated site development. Compend Cont Educ Dent, 1995, 8 : 796-804.
- Salama H, Salama M, Garber D, Adar P. Developing optimal peri-implant papillae within the esthetic zone : guided soft tissue augmentation. J Esthet Dent, 1995, 7, 3 : 125-129
- Akiyashi F, Tomohiro I. 4D implant therapy, Quintessence Pub, 2011
- Funato A, Salala MA, Ishikawa T, Garber DA, Salama H ; Timing, positioning, and sequential staging in esthetic implant therapy : A four-dimensionnal perspective. Int J Periodontics Restorative Dent, 2007, 27 : 313-323.
- Landsberg CJ, Bichacho N. A modified surgical/prosthetic approach for optimal single implant supported crown. Part I : The socket seal surgery. Pract Periodont Aesthet Dent, 1994, 6 : 11-17.
- Evian CI, Cutler S. Autogenous gingival grafts as epithelial barriers for immediate implants : Case reports. J Periodontol, 1994, 65 : 201-210.
- Tarnow DP, Cho SC, Wallace SS ; The effect of inter-implant distance on the height of inter-implant bone crest. J Periodontol, 2000, 71 : 546-549
- Grunder u, Gracis S, Capelli M. Influence of the 3-D bone-ti-implant relationship on esthetics. Int J Periodontics Restorative Dent, 2005, 25 : 113-119
Retour au Dossier Spécial 25 ans - AONews #30 - Novembre 2019
