Intérêt de la radiographie panoramique dans la détection des plaques d’athérome carotidien calcifié et rôle dans la prévention des accidents vasculaires cérébraux
Noémie Nataf, Pauline Gendron, Benjamin Salmon Nathan Moreau
Dossier spécial Médecine et Chirurgie Orale - AO News #34-35 Juin/Juillet 2020

Introduction
L’accident vasculaire cérébral (AVC) représente la première cause de handicap acquis de l’adulte, la deuxième cause de déclin intellectuel et la troisième cause de mortalité en France. Il affecte environ 150000 personnes par an et est à l’origine de plus de 30000 décès, en faisant une problématique majeure de santé publique (1).
Dans la grande majorité des cas (80%), l’AVC est d’origine ischémique, secondaire à l’oblitération d’une artère cérébrale par un thrombus d’origine athéromateuse provoquant la nécrose du territoire en aval de celui-ci.
Dans la région carotidienne, la rupture d’une plaque d’athérome pourra générer un embole, dont la migration rapide vers les territoires cérébraux d’aval entrainera une occlusion complète de l’artère et la nécrose ischémique du territoire d’aval. A un stade avancé de l’athérogénèse carotidienne, la plaque d’athérome peut se calcifier et devenir –de fait– visible sur une radiographie panoramique, le plus souvent en bordure de champ.
A ce titre, l’observation par un chirurgien-dentiste attentif d’une radio-opacité compatible avec une plaque d’athérome carotidien calcifié doit faire mettre en place une exploration cardiovasculaire afin de mesurer le degré de sténose carotidienne et de prévenir le risque de développement d’un AVC ischémique aigu.
Athérogénèse carotidienne
L’athérosclérose est une maladie inflammatoire chronique caractérisée par un épaississement fibro-lipidique de la paroi interne des artères (l’intima), affectant principalement les artères de gros et moyen calibre. Elle apparaît dès le plus jeune âge et progresse tout au long de la vie, sous l’influence de nombreux facteurs génétiques et surtout environnementaux.
Les plaques d’athérome se développent préférentiellement au niveau des bifurcations artérielles ou des portions sinusiennes des artères, là où les conditions hémodynamiques sont favorables à leur développement. Au niveau de la région céphalique, cela concerne principalement la bifurcation carotidienne.
A la suite de l’épaississement de la paroi artérielle, l’artère va perdre son élasticité et va voir sa lumière réduite (sténose artérielle), jusqu’à devenir symptomatique lorsque la lumière résiduelle est insuffisante pour maintenir un débit sanguin suffisant (et ce malgré les nombreuses adaptations hémodynamiques de l’organisme).
Sur le plan histopathologique, la plaque d’athérome se compose de l’accumulation progressive de lipides (cœur lipidique) entourés d’une chape fibreuse et de cellules inflammatoires (2,3). Lorsque la plaque devient importante, elle peut se fibroser (fibro-athérome) et rester stable pendant de longues périodes, le plus souvent de façon asymptomatique (Fig. 1).
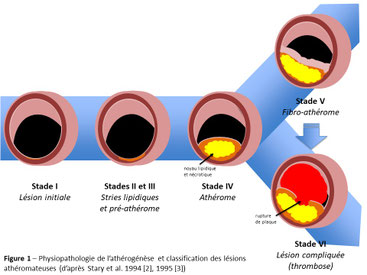
Fig 1. Physiopathologie de l’athérogénèse et classification des lésions athéromateuses (d’après Stary et al. 1994 [2], 1995 [3])
Athérome carotidien et accident vasculaire cérébral
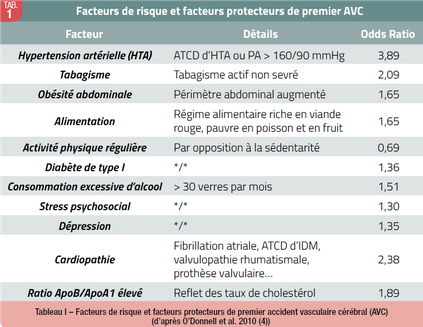
Dès le stade d’athérome (stade IV), les plaques peuvent se compliquer et se fissurer (Fig. 1), exposant le sous-endothélium aux éléments figurés du sang déclenchant la formation locale d’un caillot sanguin pouvant obstruer complètement la lumière artérielle (thombus) ou se détacher et migrer à distance (embole), se bloquant en aval dans une artère de plus faible calibre. Dans les deux cas, cela conduit à une ischémie du territoire d’aval définissant l’accident vasculaire cérébral (2,3). L’étude internationale INTERSTROKE de 2010 concluait que 10 facteurs de risque expliquaient 90% des premiers AVC (4). Ces facteurs des risque (et facteurs protecteurs) sont résumés dans le Tableau I.
Sur le plan histopathologique, cinq évènements peuvent conduire à une instabilité d’une plaque d’athérome et l’apparition d’une symptomatologie clinique : l’érosion de la plaque, l’ulcération de la plaque, la fissuration de la plaque, l’hémorragie intra-plaque et la dégénérescence fibro-calcique (apparition d’un nodule calcifié intra-plaque) (5).
Lorsque la plaque se calcifie, elle va devenir radio-opaque (à la différence d’une artère saine non visible en radiographie conventionnelle) et donc objectivable sur un cliché radiographique. Ceci est particulièrement intéressant dans le cas de l’athérome carotidien, visible à la radiographie panoramique (6). Il a été notamment montré une corrélation entre l’athérome carotidien calcifié et l’athérosclérose coronaire, soulignant l’importance de cette détection dans la prévention primaire de l’athérosclérose systémique (7).
Imagerie des plaques d’athérome carotidien calcifié
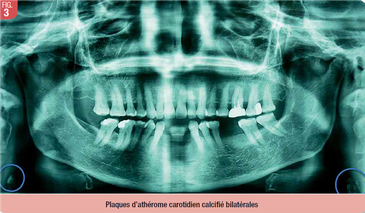
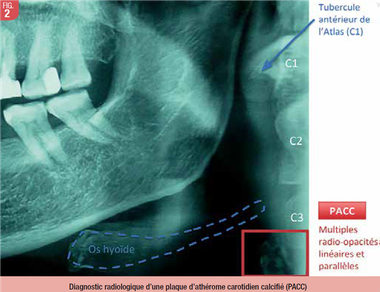
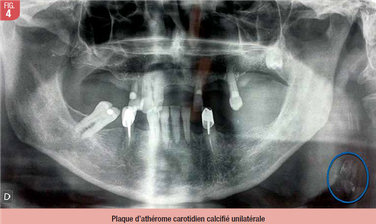
Sur le plan radiographique, les plaques d’athérome carotidien calcifié apparaissent de façon relativement stéréotypée sous la forme de radio-opacités curvilinéaires ou linéaires, irrégulières, parallèles, de taille variable, en position inféro-postérieure par rapport à l’angle mandibulaire et inféro-latérale par rapport à l’os hyoïde, adjacentes à la colonne vertébrale, en regard des 3ème et 4ème vertèbres cervicales (6). Anatomiquement, cette région radiographique correspond à la région de la bifurcation carotidienne, zone de prédilection des dépôts athéromateux. Ainsi, lors de l’analyse de tout cliché panoramique, il conviendra de bien analyser cette « région carotidienne » (Fig. 2) afin de ne pas méconnaitre une plaque d’athérome carotidien calcifié ou toute autre calcification cervicale inexpliquée (8). L’athérome carotidien calcifié peut se présenter de façon bilatérale (Fig. 3) ou unilatérale (Fig. 4).
Découverte d’une plaque d’athérome carotidien calcifié et prévention de l’AVC
Face à la découverte d’une plaque d’athérome carotidien calcifié sur la radiographie panoramique, un adressage en cardiologie ou en neurologie vasculaire permettra une prise en charge spécialisée optimale. Le recours à un courrier type peut être utile (voir Maffi-Berthier 2018 (9) pour un exemple d’un tel courrier).
La première étape d’une telle prise en charge cardiovasculaire consistera à mesurer le degré de sténose carotidienne, notamment via le recours à une échographie/doppler des troncs supra-aortiques (10). Il est important de noter que l’imagerie tridimensionnelle conventionnelle CBCT n’est pas recommandée à cet escient car elle ne permettra d’objectiver que la portion calcifiée de l’artère et donc ne permettra pas de mesure précise du degré de sténose.
Par la suite, en fonction du degré de sténose et de la présence d’un ou plusieurs facteurs de risque cardiovasculaires et de facteurs de risque spécifiques d’AVC (Tableau I), le cardiologue pourra décider de la mise en place d’une thromboprophylaxie préventive afin de prévenir le risque de thrombose sur plaque athéromateuse ou fibro-athéromateuse, tant au niveau carotidien que coronarien.
Conclusion
L’accident vasculaire cérébral est un des plus grands fléaux de santé publique du XXIème siècle. A ce titre, il est -ou du moins doit être- l’affaire de tous les professionnels de santé et en particulier de toutes les professions médicales.
Le chirurgien-dentiste tient une place prépondérante dans la détection précoce des plaques d’athérome carotidien calcifié de part les fréquentes radiographies panoramiques qu’il est amené à réaliser et à analyser sur lesquelles ces plaques peuvent être observées. Ceci est d’autant plus important que d’un point de vue médico-légal le chirurgien-dentiste est tenu d’analyser la totalité du volume exploré par la radiographie panoramique. Ainsi, par un examen minutieux et attentif de la radiographie panoramique, le chirurgien-dentiste peut contribuer à la prévention primaire de l’accident vasculaire cérébral.
Références bibliographiques :
(1) Haute Autorité de Santé - Recommandations de Bonne Pratique. Accident vasculaire cérébral : prise en charge précoce. mai 2009
(2) Stary HC, Chandler AB, Glagov S, et al. A definition of initial, fatty streak, and intermediate lesions of atherosclerosis: A report from the committee on vascular lesions of the council on arteriosclerosis, american heart association. Arterioscl Thromb Vasc Biol. 1994;14(5):840-56.
(3) Stary HC, Chandler AB, Dinsmore RE, et al. A definition of advanced types of atherosclerotic lesions and a histological classification of atherosclerosis: a report from the committee on vascular lesions of the council on arteriosclerosis, american heart association. Arterioscl Thromb Vasc Biol. 1995;15(9):1512-31.
(4) O’Donnell MJ, Xavier D, Liu L, et al. Risk factors for ischaemic and intracerebral hamorrhagic stroke in 22 countries (the Interstroke study): a case-control study. Lancet 2010;376(9735):112-123.
(5) Kolodgie FD, Yahagi K, Mori H, et al. High-risk carotid plaque: lessons learned from histopathology. Semin Vasc Surg. 2017;30(1):31-43.
(6) MacDonald D, Chan A, Harris A, et al. Diagnosis and management of calcified carotid artery atheroma: dental perspectives. Oral Surg Oral Med Oral Pathol Oral Radiol.2012;114(4):533-47.
(7) Crouse JR 3rd. Heart of the matter in cerebral arterial sclerosis. Lancet 1996;348(9030):766.
(8) Jauseau L, Moreau N. Diagnostic différentiel des calcifications cervicales de découverte fortuite à la radiographie panoramique ou au CBCT. AO News 2019;28:28-29.
(9) Maffi-Berthier Louis. Détection des plaques d’athérome carotidien calcifié à la radiographie panoramique: rôle de l’odontologiste dans la prévention des accidents vasculaires cérébraux. Thèse pour le Diplôme d’état de Docteur en Chirurgie Dentaire, Université de Paris, soutenue le 09/07/2018
(10) Touboul PJ, Marino JP. Exploration ultrasonore en neurologie vasculaire. EMC-Neurologie 2017;14(4):1-17 (Article 17-031-G-15).
Retour au Dossier Médecine et Chirurgie Orale - AO#34-35 Juin/Juillet 2020