Présentation d’un cas clinique de restauration par prothèse télescopique en PEEK implanto-supportée
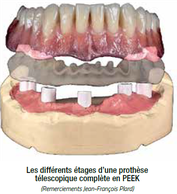
L’apport de l’implantologie à notre arsenal thérapeutique a permis d’améliorer entre autres la prise en charge de nos patients édentés complets. Elle permet d’offrir aux patients plusieurs options de prise en charge prothétiques. Les prothèses télescopiques font partie des alternatives amovibles envisageables pour réhabiliter un patient édenté complet.
Elles se composent de deux parties, une première vissée aux implants et une seconde partie incluse dans la prothèse complète. Plusieurs familles de matériaux sont utilisables pour la conception de ce type de prothèses. Toutefois dans le cadre de cet article nous aurons recours à des parties en PEEK pressées sur des ti bases elles même vissées sur les implants. La prothèse complète est composée d’une armature également en PEEK, incluant les parties femelles du système d’attache, surmontée de dents en composite. (1)
Définition du télescope sur implant
La couronne télescopique, couronne double ou encore « conus » est un système de réhabilitation prothétique amovible décrit pour la première fois au niveau dento-porté en 1886 par Walter et Starr. Le terme de « couronne télescopique » était initialement dévolu à la couronne télescopique de forme cylindrique. Aujourd’hui, elle rassemble l’ensemble des couronnes cylindriques, coniques, résilientes avec ou sans éléments additionnels. Le comportement mécanique d’une prothèse télescopique diffère si elle est dento-portée ou implanto-portée. Ceci s’explique par la présence d’un ligament parodontal qui, par son réseau de fibres de collagène, permet non seulement un lien intime entre la dent et l’os alvéolaire via les fibres de Sharpey mais également une mobilité physiologique.
La prothèse télescopique présentée dans le cadre de cet article est conçue sur un système implantaire. L’ostéointégration des implants induit l’absence de mobilité de ces derniers. La prothèse s’assimile donc à une réhabilitation rigide sur un système ankylosé. Le matériau employé a un module d’élasticité proche de celui de l’os et permet ainsi d’amortir les contraintes mécaniques. C’est pour cela que nous avons eu recours au PEEK dans la prise en charge du patient.
Le système télescopique longtemps utilisé sur un support dentaire notamment en Allemagne et en Suède a été adapté aux thérapeutiques implantaires dans le but de supprimer l’assemblage par scellement ou vissage, optimisant ainsi la rétention, l’esthétique et permettant un accès aisé à l’hygiène.
Indications de la prothèse
La prothèse implanto portée d’un patient totalement édenté implique le respect d’impératifs fonctionnels mais également esthétiques en intégrant les attentes du patient. Étant exclusivement amovible, la comparaison entre les télescopes et les prothèses complètes fixes semble difficile. Néanmoins, le concept « amovo-inamovible » rapproche d’un point de vue mécanique la prothèse télescope de la prothèse complète fixe implanto portée. Ce concept est applicable à partir de 6 implants et les prothèses télescopes agrégées sur moins de 5 implants au maxillaire et de 4 implants à la mandibule seront comparées aux autres Prothèses Amovibles Complètes Stabilisées sur Implants (PACSI) classiques.
Les termes de Prothèses Amovibles Complètes Stabilisées sur Implants (PACSI) étaient communément employés pour définir les prothèses amovibles complètes connectées à des implants. Or, lorsque les implants majorent fortement la rétention de la prothèse, il est plus juste de parler de Prothèse Amovible Complète Implanto-Retenue (PACIR). Les implants n’étant que des moyens complémentaires de rétention, la prothèse doit tout de même répondre au cahier des charges des Prothèse Amovible Complète (PAC).
Concernant les prothèses télescopiques implanto portées, les indications des connexions rigides et résilientes vu précédemment sont également applicables. Ainsi, pour deux implants la connexion devra être résiliente et la prothèse télescopique sera comparée aux systèmes d’attachements tels que les attachements sphériques, les Locator® et les barres permettant une rotation. Toutefois, son application la plus intéressante est en prothèse totale implanto portée. En fonction du nombre de piliers, elle permet même de s’affranchir des appuis muqueux comme le recouvrement palatin prothétique, handicapant pour le patient sur le plan phonétique et gustatif. Lorsque la PACIR télescopique repose sur 6 implants, la prothèse s’apparente à une prothèse fixe par son côté « amovo-inamovible ». De ce fait, il est possible de s’affranchir des éléments à appuis muqueux, augmentant ainsi le confort et la tolérance psychologique du patient.(1)
La conception de prothèses télescopiques sur implants est favorisée par la résorption osseuse observée à la suite d’extractions dentaires qui accroit l’espace prothétique. Cela permet de ménager un espace idéal pour les futures couronnes télescopiques et les boitiers femelles. L’osteointégration des implants implique un enregistrement d’une empreinte précise et fidèle pour obtenir un modèle de travail ou le prothésiste pourra, à partir du volume du projet prothétique final, « concevoir » les piliers télescopiques et ajuster le parallélisme afin d’avoir une friction optimale.
Pour résumer les indications et avantages sont :
- patient édenté complet ou la pose d’implants est envisageable ;
- une hauteur prothétique satisfaisante validée avec le prothésiste dentaire à partir d’un montage prospectif pré visualisant le volume final de la future prothèse ;
- un accès à l’hygiène facilité comparé à des solutions implantaires fixées ;
- esthétique : Une fois la prothèse insérée, le système de rétention est dissimulé dans l’intrados prothétique ;
- une « amovo-inamovibilité » intéressante lorsque le nombre d’implants est suffisant ;
- la prothèse est aisément évolutive suite à d’éventuelles complications sur un pilier implantaire ;
- peut représenter une possibilité thérapeutique pour résoudre une situation d’échec avec une prothèse implanto-portée fixée, particulièrement si le volume osseux résiduel limite les possibilités d’une nouvelle implantation.
Les limites sont en rapport avec :
- le coût de ce type de restauration implanto-prothétique ;
- la nécessité de recourir à un laboratoire de prothèse maitrisant les techniques d’élaboration d’une prothèse télescopique.

Qu’est-ce que le PEEK ?
Le Polyétheréthercétone ou PEEK (Polyetheretherketone) est un polymère thermoplastique semi-cristallin à hautes performances appartenant à la grande famille des Polyétheracetylcétone ou PEAK. (2)
D’abord essentiellement utilisés dans l’industrie automobile, aéronautique et le génie mécanique, depuis les années 1980 les polyaryléthercétones (PAEK) sont employés en médecine comme biomatériaux pour les implants traumatologiques, orthopédiques et vertébraux grâce à leur haute biocompatibilité. Son introduction dans le monde de l’odontologie fut plus tardive: les premières pièces ont été réalisées en 2011.
Le PEEK présente des caractéristiques physiques permettant d’être utilisé dans des conditions mécaniques extrêmes (industrie automobile/aéronautique) en substitut aux alliages métalliques. Additionnés à des caractéristiques biologiques, il devient un matériau intéressant en odontologie.
Quelques propriétés du PEEK
Le module d’élasticité ou module de YOUNG du PEEK se situe entre 3 et 4 GPa (3), se rapprochant ainsi de celui de l’os. De ce fait, c’est un matériau rigide qui compense les efforts masticatoires et amortit les tensions concentrées à l’interface os/implant en recréant une zone tampon contrairement aux autres matériaux couramment utilisés dont le module d’élasticité est beaucoup plus élevé (Titane/Zircone). La partie implantaire ainsi que le système musculo-articulaire seront donc moins sollicités.
Par sa faible densité (1,32g/cm3)(2), le PEEK permet la réalisation d’une prothèse télescopique complète pesant moins de 20g, favorisant ainsi la rétention tout en augmentant le confort du patient. Le PEEK présente l’avantage d’être résistant à la fatigue mécanique ainsi qu’à l’abrasion, lui permettant de maintenir une friction constante et pérenne dans le temps. (4)(5)
De plus, d’après une étude, des tests mécaniques sur une infrastructure en PEEK ont permis de mesurer la résistance maximale à la flexion avant la fracture. Elle serait de 1518 N, ce qui est inférieur au titane et à la zircone(6). Néanmoins, dans la cavité buccale, les forces couramment exercées sont largement inférieures à ce seuil, ce qui en fait un matériau utilisable cliniquement. Il est possible d’obtenir un état de surface parfaitement poli de par la qualité de sa surface ainsi que sa faible rugosité, diminuant ainsi le dépôt de plaque et rendant le PEEK résistant à la colonisation bactérienne. Selon une étude de 2015, les piliers implantaires en PEEK présenteraient autant voire moins de dépôt de plaque bactérienne que des piliers en zircone ou en titane(7).
La notion de biocompatibilité désigne la capacité d’un matériau à ne pas interférer, ou ne pas dégrader, le milieu biologique dans lequel il est utilisé. L’inertie du PEEK assurée par sa stabilité chimique garantie une absence de relargage et sa capacité à adhérer aux tissus mous ainsi qu’à l’os lui confèrent de hautes performances en termes de biocompatibilité.(8)
Le PEEK pourrait donc être un matériau approprié pour les « infrastructures unitaires » et ce, indépendamment du matériau de la « suprastructure unitaire ». Il peut être utilisé dans le cadre d’une prothèse télescopique provisoire comme illustré par Hahnel et al. (2018)(9) ; mais également, comme couronne primaire d’une prothèse d’usage comme présentée dans l’étude de Stock et al. (2016)(10).
Le PEEK semble se présenter comme une réelle alternative aux métaux, alliages et céramiques dans le domaine de la prothèse télescopique. Néanmoins, un recul clinique à long terme reste nécessaire.



