Invalidité buccale totale d’origine génétique
Activation ostéogénique et Diskimplants®
Gérard Scortecci, Itzhak Binderman, Guillaume Odin
Dossier spécial : 4e Congrès Euro Implanto de Nice
AONews #16 - Février 2018
Introduction
Les greffes osseuses autologues, les allogreffes et les hétérogreffes donnent d’excellents résultats. Elles se révèlent indispensables dans des situations anatomiques difficiles, où il faut recréer un volume osseux en adéquation avec l’objectif esthétique, notamment dans le secteur antérieur maxillaire. Cependant, il existe des situations où ces techniques ne sont ni souhaitées ni souhaitables ou bien ont déjà été tentées, sans atteindre leur objectif. Depuis 2009, une nouvelle approche a été développée à l’aide d’une instrumentation spécifique – les ostéotenseurs matriciels – pour créer une cal osseuse post traumatique sans avoir recours à des greffes afin de pouvoir ensuite placer des implants.

Dysplasie ectodermique
Le patient sujet de cet article avait 25 ans en 2012, mais n’en paraissait que 12 (Fig. 1). Il a fait l’objet d’une intervention de chirurgie implantaire réalisée dans le cadre de l’Institut Universitaire de la Face et du Cou retransmis lors du premier Congrès Euro Implanto à Nice en avril 2012. La dernière visite de contrôle clinique et radiologique a eu lieu le 8 janvier 2018 et les résultats de l’analyse cone beam effectué par deux radiologues indépendants (les Drs Warembourg et Sevalle) seront présentés et commentés lors du 4ème congrès Euro Implanto les 26 et 27 avril 2018.
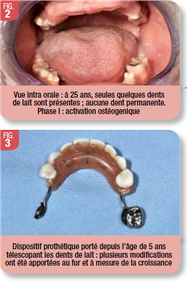

Aujourd’hui, ce patient a 31 ans. Atteint de dysplasie ectodermique, maladie génétique rare (1 pour 100.000) plus répandue chez l’homme que chez la femme, il a été traité et suivi au CHU de Nice dès l’âge de 5 ans par le Pr. Jasmin. Celui-ci a réalisé un traitement prothétique initial à l’aide d’une petite prothèse amovible télescopant quelques dents de lait présentes (Fig. 2 à 4). Une relation de confiance s’est établie entre l’enfant et le praticien, qui a adapté cette prothèse en fonction de la croissance. Après avoir rendu service pendant une vingtaine d’années, on est arrivé au bout des possibilités de la prothèse conventionnelle. A ces difficultés s’ajoutaient des problèmes de communication. Lors de la première consultation, R. J… était handicapé non seulement pour la mastication, mais également lors de la phonation. Devant maintenir en permanence sa mini prothèse amovible avec le dos de la langue, il ne s’exprimait que par bribes, difficiles à comprendre. Il coopérait de son mieux, mais les échanges se faisaient essentiellement au travers de sa mère, omniprésente. Ce jeune patient, qui par ailleurs affiche un handicap physique et mental, est sous tutelle. Le plan de traitement a été établi en accord avec ses parents. Seule une intervention sous AG était envisageable, car il est très craintif
Absence de toutes les dents permanentes au maxillaire et à la mandibule
L’examen scanner montre une agénésie totale des dents définitives, ce qui est assez rare dans les dysplasies, où l’on note généralement quelques dents permanentes sur au moins une des deux arcades. R. J… présente l’aspect squelettique d’un enfant de 12 ans, avec de petites mâchoires et une très faible hauteur d’occlusion. Son intellect comporte un retard certain, mais il comprenait l’essentiel et souhaitait ardemment avoir des dents fixes, comme son entourage.
Analyse de faisabilité (Fig. 5 à 9)
Au plan bucco-dentaire
Les modèles stéréolithographiques mettent en évidence un mini maxillaire ainsi qu’une mandibule en lame de couteau. Après avoir pris les empreintes des mâchoires, deux prothèses complètes ont été fabriquées pour évaluer l’ampleur de l’espace prothétique. Des guides chirurgicaux faisant la fusion entre le montage esthético-fonctionnel et les données scanographiques ont également été réalisés.
Au plan physico-psychique
N’ayant jamais eu de dents fixes, allait-il en supporter le volume ? Est-ce qu’il n’allait pas vouloir par la suite qu’on lui retire tout le matériel, dont la présence n’aurait pas été acceptée par sa langue, sa neuro-musculature et son psychisme ? Le greffé des deux mains qui, en plus d’un lourd traitement anti rejet qu’il refusait de suivre, n’a pas pu les intégrer psychiquement, a finalement demandé d’être amputé en est un exemple. C’est donc après plusieurs mois de réflexion, lorsqu’un climat de confiance s’est établi entre le futur opéré, la famille et l’équipe soignante, que la décision a été prise.
Au plan économique
La famille ne dispose que de revenus modestes. Aucune aide n’a été possible au niveau Sécurité Sociale malgré les démarches entreprises. L’intervention a pu se dérouler dans le cadre du Diplôme d’Implantologie Basale de l’Université de Nice-Sophia Antipolis, où les chirurgiens ont opéré à titre gracieux. Elle a eu lieu à la Clinique Saint Jean à Cagnes-sur-Mer qui dispose d’un plateau technique spécifique pour l’implantologie basale.


Préparation ostéogénique initiale 60 jours avant la mise en place des implants (Fig. 10, 11)
Début 2012, l’extraction de dents de lait mobiles et douloureuses a été réalisée au fauteuil. Dans la même session, une préparation ostéogénique a été effectuée à l’aide d’ostéotenseurs matriciels sous anesthésie locale, sans ouverture de lambeau (réalisation de petites perforations avec un ostéotenseur manuel au maxillaire et avec un ostéotenseur rotatif à la mandibule). Il n’y a eu aucune suite.


Déroulement de l’intervention
Celle-ci a débutée à 9h00 le vendredi 16 mars 2012 sous anesthésie générale et s’est terminée à 12h30. R. J… est le premier patient porteur de cette anomalie génétique ayant bénéficié d’une implantation totale des deux mâchoires avec mise en charge sans recours à des greffes osseuses préalables. Compte tenu du très faible volume osseux initial, des greffes avaient certes été envisagées par prélèvement crânien et/ou iliaque. Cependant, la lourdeur de l’intervention, la nécessité d’une temporisation compliquée, et la présence d’handicap à la fois moteur et central empêchant une coopération post opératoire rigoureuse a fait écarter cette option thérapeutique.
Finalement, c’est l’utilisation d’ostéotenseurs et de l’implantologie basale qui a permis le traitement bimaxillaire : 8 implants axiaux (Fractal® Victory) ont été posés sans élévation de lambeau au maxillaire tandis que la mandibule a été équipée avec 5 implants basaux à insertion latérale (Diskimplant® Victory) (approche « full flap ») et 2 implants axiaux expanseur de crête (Fratex® Victory) au niveau prémolaire. L’ensemble des implants mandibulaires a été recouvert avec de l’os autologue récupéré lors du forage maxillaire et par des membranes PRF.
Phase prothétique (Fig. 12 à 15)
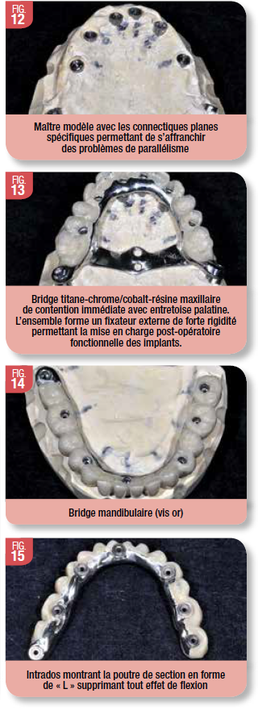
Les empreintes ont été prises directement au bloc sous AG ainsi que l’occlusion, à l’aide des appareils complets préparés à l’avance, largement évidés au niveau des émergences implant puis rebasés au Calginate. Les dents fixes maxillaires et mandibulaires (titane-chrome/cobalt-résine) ont été vissées sur les implants en ambulatoire le lundi suivant. Une barre de conjonction transpalatine réalisée dans la coulée monobloc du bridge fixe maxillaire a été installée avec une petite anesthésie locale avec deux vis d’ostéosynthèse centro-palatines. Ce dispositif assurait une stabilité primaire de grande qualité et a été retirée 6 mois plus tard.
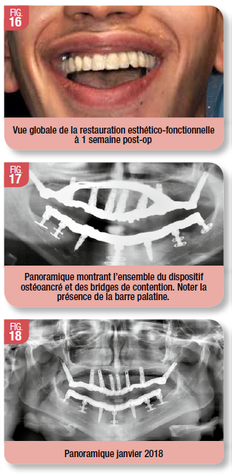
Le suivi (Fig. 16, 17)
Les suites opératoires ont été excellentes, de même que l’acceptation psycho fonctionnelle. Ce dernier point était de loin le plus critique, car il a fallu compter avec l’adaptation linguale, phonétique et psychique qui, au final, s’est réalisée de façon simple et naturelle. Aujourd’hui, en janvier 2018, six ans après l’intervention, l’examen clinique et radiologique montre une excellente ostéointégration, sans aucun signe de péri implantite, et une parfaite adaptation de la gencive péri implantaire. La satisfaction de ce patient et de sa famille au plan esthético-fonctionnel est totale. Aux dires de ses parents, il est même devenu « bavard », lui qui, auparavant, s’exprimait peu, de peur que ses dents lui « échappent »
Conclusion
L’évolution des connaissances et des techniques a permis à ce jeune invalide buccal permanent de retrouver sans délai d’attente et en toute sécurité des dents fixes. Cet exemple illustre les possibilités qui sont offertes aux professionnels et aux patients grâce aux nouvelles approches thérapeutiques qui sont à même de sécuriser et simplifier des procédures auparavant lourdes et complexes.
Bibliographie :
-Garagiola U, Maiorana C, Ghiglione V, Marzo G, Santoro F, Szabo G. Osseointegration and guided bone regeneration in ectodermal dysplasia patients. J Craniofac Surg 2007, nov 18 (6) : 1296-304
-Menetray D, Scortecci G, Odin G, Ansel A, Cotten P. Dysplasies ectodermiques. Enfants atteints du syndrome de Christ-Siemens-Touraine et implantologie basale. Implantologie, mai 2011 : 11-21
-Scortecci G, Misch C, Binderman I, Philip P. Intérêt des ostéotenseurs matriciels en implantologie. Implantologie, février 2009 : 5-17
